Sepse na gestação
Dra. Maria Aparecida dos Santos Traverzim – Professora do ALSO Brasil e Membro da Comissão Científica do ALSO Brasil
Objetivos:
Após concluir esse capítulo, os participantes serão capazes de:
- Reconhecer o quadro de sepse;
- Discutir sobre o quadro clínico, o diagnóstico diferencial e os exames laboratoriais na sepse;
- Fazer o primeiro atendimento da mulher com suspeita de sepse na gestação.
Introdução
As manifestações clínicas sistêmicas graves causadas por um processo infeccioso definem sepse. É uma síndrome caracteriza por uma resposta inflamatória exacerbada e desregulada do organismo a uma infecção. No Brasil os casos de sepse respondem por cerca de 25% da ocupação dos centros de terapia intensiva, com uma alta mortalidade (em torno de 65%), segundo dados do Instituto Latino Americano de Sepse (www.ilas.org.br).
A sepse é observada, quando a resposta a um quadro infeccioso danifica o próprio organismo ocasionando danos aos órgãos e tecidos, sendo que o não reconhecimento de forma precoce pode evoluir para o choque e morte1, portanto reconhecimento precoce e tratamento oportuno são a chave para um desfecho favorável2,3.
A sepse na gestação é a principal causa de morte evitável, representando 15% das mortes maternas no mundo4.
Segundo a Organização Mundial de Saúde (OMS), a sepse materna é uma condição que com risco de morte, definida como uma síndrome clínica, caracterizada por disfunção orgânica resultante de quadro infeccioso durante a gravidez, parto, pós-aborto ou período pós-parto5. Nessa mesma publicação a OMS cita as iniciativas abaixo como pontos importantes para o enfrentamento dos quadros de sepse materna e neonatal:
- Aumentar a conscientização sobre sepse materna e neonatal entre profissionais de saúde, legisladores e o público;
- Avaliar a incidência e o manejo da sepse materna e neonatal em escala global;
- Desenvolver e testar estratégias eficazes para prevenir, detectar e gerenciar com sucesso os casos de sepse materno e neonatal;
- Fortalecimento dos programas de saúde.
Fatores de risco dos quadros de sepse no período gestacional.
Tabela 1: Fatores de risco de sepse na gestação
Obstétricos
|
Não obstétricos
|
Fonte: GALVÃO et al., 2016, p.3
Fisiopatologia
As alterações fisiológicas da gravidez podem mascarar e piorar a resposta do organismo a um processo de sepse1 (como podemos observar na tabela abaixo), sendo assim, o diagnóstico materno torna-se fundamental para uma evolução favorável.
Sistema | Alterações | Impacto |
Cardiovascular |
|
|
Hematológico |
Anemia |
|
Respiratório |
|
|
Renal |
|
|
Gastrointestinal |
|
|
Coagulação |
|
|
Genital |
|
|
Fonte: CORDIOLI et al., 2013, p.336.
Devido a essas alterações observou-se a necessidade de modificar os critérios para a suspeita e diagnóstico de sepse na gravidez.
As causas de sepse durante a gestação podem ser diretamente relacionadas a gestação ou não, na tabela abaixo listamos as causas mais comuns de sepse na gestação (Tabela 4).
Tabela 4: Causas de sepse na gestação
Infecções relacionadas com a gestação |
|
Infecções não relacionas com a gestação |
|
Infecções acidentais na gravidez |
|
Infecções hospitalares |
Pneumonia por utilização de respirador; Outras infecções respiratórias; Infecções do trato urinário; Infecção relacionada ao uso de catéter; Outras. |
Fonte: Paruk, 2008, p.868
Reconhecimento da sepse na gestação
O diagnostico da sepse é clínico3.
O escore de qSOFA é ferramenta simples, utilizado para triar os quadros de suspeita de sepse. É preconizado desde 2018, utilizando apenas critérios clínicos, possibilita identificar os pacientes com suspeita de infecção e com pior prognóstico, tendo validade preditiva para mortalidade intra-hospitalar 8. Uma pontuação ≥ 2 pontos é considerada como suspeita de sepse. Durante a gestação o escore de qSOFA foi adaptado para ser utilizado durante o período gestacional e sua aplicabilidade é válida até uma semana pós-parto, após esse período voltamos a utilizar o escore de qSOFA2.
Escore de qSOFA
PONTUAÇÃO | ||
Parâmetro | 0 | 1 |
Pressão sistólica | >100mmHg | ≤100mmHg |
Frequência respiratória | < 22 IR/min | ≥ 22 IR/min |
Alteração do estado de consciência | Alerta | Não alerta |
Escore de omqSOFA (modificado para ser usado em gestantes)2.
PONTUAÇÃO | ||
Parâmetro | 0 | 1 |
Pressão sistólica | ≥ 90mmHg | < 90mmHg |
Frequência respiratória | < 25 IR/min | ≥ 25IR/min |
Alteração do estado de consciência | Alerta | Não alerta |
Fonte: Bower et al., 2017, p.4.
O diagnóstico de certeza deve ser feito com a utilização do escore de omSOFA. A sepse é definida no escore omSOFA pela mudança brusca de 2 ou mais pontos em consequência de processo infeccioso.
PONTUAÇÃO | |||
Parâmetros | 0 | 1 | 2 |
PaO2/ FIO2 | > 400 | 300 a 400 | <300 |
Plaquetas | > 150k | 100 – 150K | <100 |
Bilirubinas Totais | < 20 | 20 – 32 | >32 |
PAM | > 70 | <70 | Drogas vasoativas |
SNC | Alerta | Voz | Dor |
Creatinina | < 90 | 90 – 120 | > 120 |
FIO2 fração de inspiração O2
PaO2 pressão parcial de O2
PAM pressão arterial média
Fonte: Bower et al., 2017, p.4.
Tratamento
Manejo da sepse na gestação: 4 R
A campanha sobrevivendo a sepse de 2018, substitui os pacotes de tratamento de 3 e 6h, para o pacote de tratamento de uma hora, sendo definido com tempo zero do tratamento o momento que a paciente entra na triagem do serviço e não o momento do início do tratamento8.
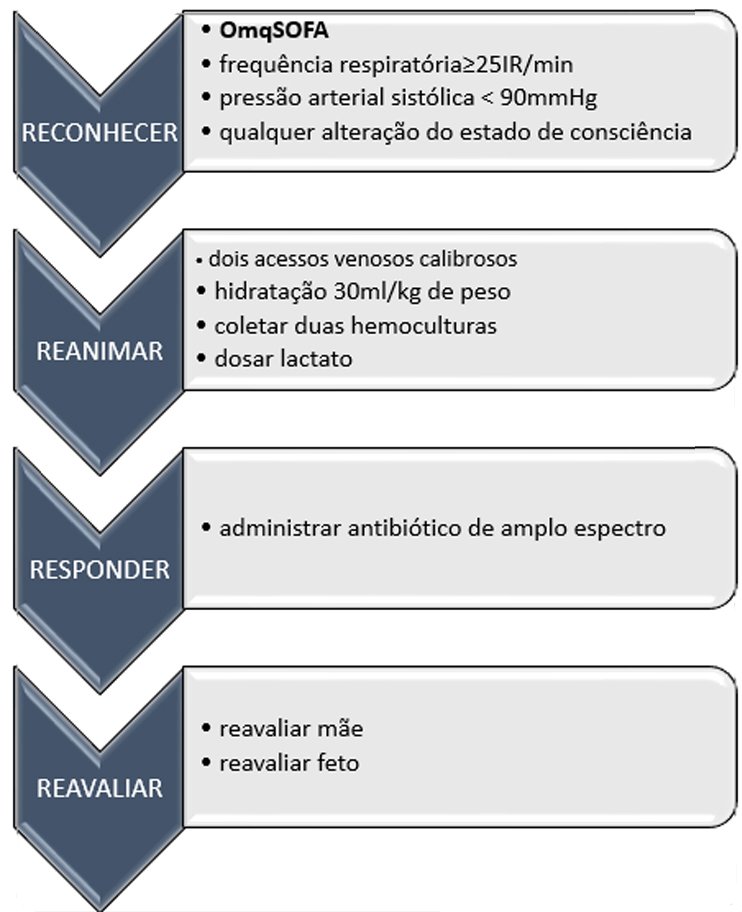
A campanha sobrevivendo a sepse de 2018, substitui os pacotes de tratamento de 3 e 6h, para o pacote de tratamento de uma hora, sendo definido com tempo zero do tratamento o momento que a paciente entra na triagem do serviço e não o momento do início do tratamento8.
A hora de ouro da sepse deve ter como conduta inicial8:
- medir o nível de lactato e medir novamente se o lactato inicial for superior a 2 mmol / L;
- Obter hemoculturas antes da administração de antibióticos;
- Administrar antibióticos de amplo espectro;
- Começar a administração rápida de cristalóide a 30 mL / kg para hipotensão ou nível de lactato maior ou igual a 4 mmol / L;
- Iniciar vasopressores se o paciente estiver hipotenso durante ou após a ressuscitação com fluidos para manter a média arterial nível de pressão maior ou igual a 65 mm Hg;
- Obter outras culturas caso tenha indicação como de ferida operatória, episiotomia, nasofaríngea ou outras.
Diagnósticos diferenciais.
Frente a um quadro de sepse no qual não se observa um quadro infeccioso de origem devemos pensar na possibilidade de um quadro não séptico que apresente sintomas semelhantes, na tabela abaixo listamos alguns diagnósticos diferenciais.
Diagnósticos diferenciais | Sintomas |
Embolia pulmonar | Hipotensão, taquipneia, taquicardia, febre baixa; |
Embolia Pulmonar | Hipotensão, taquicardia, hemorragia |
Pancreatite aguda | febre, náuseas, vômitos, dor abdominal; |
Fígado gorduroso agudo da gravidez | Fadiga, náusea, vômito, dor abdominal, icterícia, diminuição do nível de consciência; |
Reações adversas a medicamentos | febre, hipotensão, bradicardia relativa, febre, erupção cutânea, angioedema; |
Insuficiência adrenal aguda | Fraqueza, fadiga, náuseas, anorexia, perda de peso, hipotensão, febre; |
Hemorragia oculta | Hipotensão, taquicardia, febre baixa |
Trombose pélvica | Dor pélvica, febre |
Reações a transfusão sanguínea | Febre alta, calafrios, disritmia, taquipneia, hipotensão, erupção cutânea, sangramento, hematúria |
Fonte: Bower et al., 2017, p.6.
Causas comuns de sepse e esquema de antibiótico sugerido para o tratamento
No tratamento de sepse na gravidez devemos ter em mente que a causa normalmente é polimicrobiana.
Causas | Microorganismo | Tratamento sugerido |
Endometrite | Microorganismos do trato genital aeróbios e anaeróbios | Clindamicina 900 mg IV a cada 8 h +Gentamicina 5 mg / kg a cada 24 h ou 1,5 mg / kg IV a cada 8 h |
Infecção intra-amniótica | Polimicrobiana | Ampicilina 2 g a cada 6 h + Gentamicina 1,5 mg / kg a cada 8 h
|
Infecção do trato urinário | E.coli, Klebsiella ou Enterobacter, Proteus, e gram-positivo, incluindo Estreptococo agalactiae | Ceftriaxona 1-2 g a cada 24 h ou Ampicilina 1-2 g a cada 6 h + Gentamicina 1,5 mg / kg a cada 8 h |
Pneumonia comunitária | S pneumonia, K pneumonia, Haemophilus influenza, Pseudomonas aeruginosa, Staphylococcus aureus | Ceftriaxona 1-2 g por dia ou Cefotaxima 1-2 g a cada 8 h, ou Ampicilina-sulbactam 1,5-3g a cada 6 h + azitromicina 500mg.
|
Aborto séptico | Polimicrobiana | Antibióticos parenterais de amplo espectro: Clindamicina 900 mg a cada 8 h + Gentamicina 5 mg / kg diariamente ± Ampicilina 2 g a cada 4 h ou Ampicilina + Gentamicina + Metronidazol 500 mg a cada 8 h; ou levofloxacina 500 mg por dia e metronidazol; ou imipenem 500 mg a cada 6h |
Fasceíte necrotizante | Polimicrobiana | Debridamento cirúrgico + terapia antimicrobiana de amplo espectro:
Piperacilina / tazobactam, ampicilina / sulbactam ou ticarcilina / clavulanato
|
Síndrome do choque tóxico | S aureus | Clindamicina 600 mg IV a cada 8 h + Vancomicina 30 mg / kg / d IV dividido em 2 Doses.
|
Albright, et al., 2016, p.100.
Considerações a respeito do parto
A antecipação do parto devido a sepse deve ser influenciada por fatores como condições da paciente, idade gestacional e condições fetais. A antecipação em casos de comprometimento cardiovascular grave pode aumentar a morbidade materna e fetal. A abordagem deve levar em consideração se os riscos de manter a gestação é maior do que a da interrupção, nesse caso deve-se realizar corticoterapia e sulfato de magnésio, caso haja indicação, para melhorar o prognóstico do feto prematuro. A discussão da equipe de cuidado, e se possível, em conjunto com a paciente é de extrema importância para a decisão com relação a interrupção da gestação, mas em última análise deve ser de responsabilidade da equipe obstétrica que está acompanhando o caso10.
Bibliografia
- Bonet, Mercedes, et al. “Towards a consensus definition of maternal sepsis: results of a systematic review and expert consultation.” Reproductive health 14.1 (2017): 67.
- Bowyer, Lucy, et al. “SOMANZ guidelines for the investigation and management sepsis in pregnancy.” Australian and New Zealand Journal of Obstetrics and Gynaecology 57.5 (2017): 540-551.
- Galvão, Ana, et al. “Sepsis during pregnancy or the postpartum period.” Journal of Obstetrics and Gynaecology 36.1 (2016): 735-743.
- Olvera, Lori, and Danette Dutra. “Early recognition and management of maternal sepsis.” Nursing for Women’s Health 20.2 (2016): 182-196.
- WHO https://apps.who.int/iris/bitstream/handle/10665/254608/WHO-RHR-17.02-eng.pdf, acessado dia 4/10/2020.
- Cordioli, Ricardo Luiz, et al. “Sepse e gravidez: sabemos tratar?.” Revista Brasileira de Terapia Intensiva 24.4 (2013): 334-344.
- Paruk, Fathima. “Infection in obstetric critical care.” Best Practice & Research Clinical Obstetrics & Gynaecology 22.5 (2008): 865-883.
- Napolitano, Lena M. “Sepsis 2018: definitions and guideline changes.” Surgical infections 19.2 (2018): 117-125.
- Albright, Catherine M., et al. “Sepsis in pregnancy.”The Journal of Perinatal & Neonatal Nursing 30.2 (2016): 95-105.
- Burlinson, C. E. G., et al. “Sepsis in pregnancy and the puerperium.” International journal of obstetric anesthesia 36 (2018): 96-107.
“ALSO Brasil Curso na Área de Saúde Ltda. detém os direitos exclusivos da marca e dos cursos ALSO. Qualquer uso não autorizado será passível de ação judicial.”
